Stefano Cuzzilla confermato Presidente Federmanager. Ecco le priorità per i prossimi anni
“Esiste un legame tra lavoratori in salute e produttività dell’impresa e la nostra è stata una delle prime organizzazioni a sostenere la validità del welfare integrativo, come forma di supporto al sistema sanitario pubblico”. Ne è convinto Stefano Cuzzilla, che a marzo è stato confermato praticamente all’unanimità presidente di Federmanager per quello che sarà il suo terzo mandato, cioè fino al 2024.
 Qual è il significato della sua riconferma alla presidenza di Federmanager? Che responsabilità sente in un momento come questo?
Qual è il significato della sua riconferma alla presidenza di Federmanager? Che responsabilità sente in un momento come questo?
Questa riconferma rappresenta per me un riconoscimento per l’attività svolta e i risultati raggiunti, ma mi chiama altresì a un impegno ancora più ampio per far ascoltare, in tutte le sedi, la voce della categoria che rappresento ed è uno stimolo a fare di più e meglio per il rilancio e la crescita del Paese.
La complessità della situazione attuale, il contesto di crisi e fratture a cui assistiamo nella politica e nella società, sottolineano l’importanza del ruolo dei corpi intermedi, chiamati a una “responsabilità collettiva”. Con questo approccio nella mia agenda sono già fissati alcuni obiettivi: l’interlocuzione costante con tutti i nostri stakeholder, la promozione delle competenze manageriali per guidare la ripresa produttiva, il consolidamento di Federmanager come organizzazione in grado di svolgere un ruolo di rilievo anche nella gestione delle risorse in arrivo dall’Ue.
Alla luce del momento particolarmente critico del Paese, qual è secondo lei il valore della rappresentanza industriale e come può contribuire al rilancio dell’Italia?
L’effetto Covid ha sconvolto gli schemi precostituiti e non si potrà tornare indietro. Le difficoltà che stiamo attraversando, dentro e fuori l’impresa, richiamano la necessità di dotarci di competenze manageriali consolidate per superare le criticità. È necessario poi che le organizzazioni di rappresentanza operino anche per adeguare la contrattazione alle mutate condizioni del lavoro. Prendiamo l’esempio dello smart working, che nel 2020 ha vissuto una sperimentazione forzata e ora attende il consolidamento. La spinta a un aggiornamento della legislazione del lavoro da parte delle istituzioni deve arrivare da chi sa farsi mediatore di esigenze economiche e sociali basate su equilibri diversi da quelli fino a ieri conosciuti.
Quali devono essere secondo lei le priorità del Piano nazionale di ripresa e resilienza, sia sotto il profilo industriale sia sotto quello sanitario?
L’Italia è tra i Paesi che maggiormente trarranno benefici dal Next generation Eu, ma tutto dipende da come spenderemo i soldi in arrivo. Almeno quattro sono le priorità a cui puntare: svincolarci dai vincoli della burocrazia, favorire la cultura della diversità, con una maggiore inclusione delle donne nel mercato del lavoro, promuovere la sostenibilità d’impresa, in particolar modo quella ambientale, e favorire la digitalizzazione.
Sfide complesse che potranno essere superate con una governance efficace del Pnrr e il coinvolgimento di tutti gli attori del sistema produttivo, a partire dai manager che hanno capacità di visione, di pianificazione e di attuazione, e sono sicuramente “depositari” delle competenze necessarie per guidare la trasformazione che l’Europa ci chiede a gran voce. Per questo, ho già avviato una serie di incontri con esponenti del Governo e delle forze parlamentari per sottolineare i temi di nostro interesse e per anticipare il nostro supporto nella fase relativa all’attuazione dei programmi.
Quali sono le grandi sfide, emerse anche dall’attuale contesto, della sanità italiana e che ruolo possono e devono giocare fondi sanitari integrativi come Assidai?
Esiste un legame tra lavoratori in salute e produttività dell’impresa e la nostra è stata una delle prime organizzazioni a sostenere la validità del welfare integrativo, come forma di supporto al sistema sanitario pubblico. Abbiamo dato vita a enti e società, tra cui Assidai, che hanno come obiettivo proprio la tutela dei manager iscritti e delle loro famiglie. Oggi siamo ancor più consapevoli di quanto necessario sia un “sistema salute” che risponda al livello di complessità della nostra società sotto tutti i punti di vista: gestionale e organizzativo, fino all’avanzamento scientifico e tecnologico. Più di recente, abbiamo manifestato convintamente l’adesione all’iniziativa di aprire i luoghi di lavoro alla campagna di vaccinazione, che è certamente la prima tra tutte le sfide.









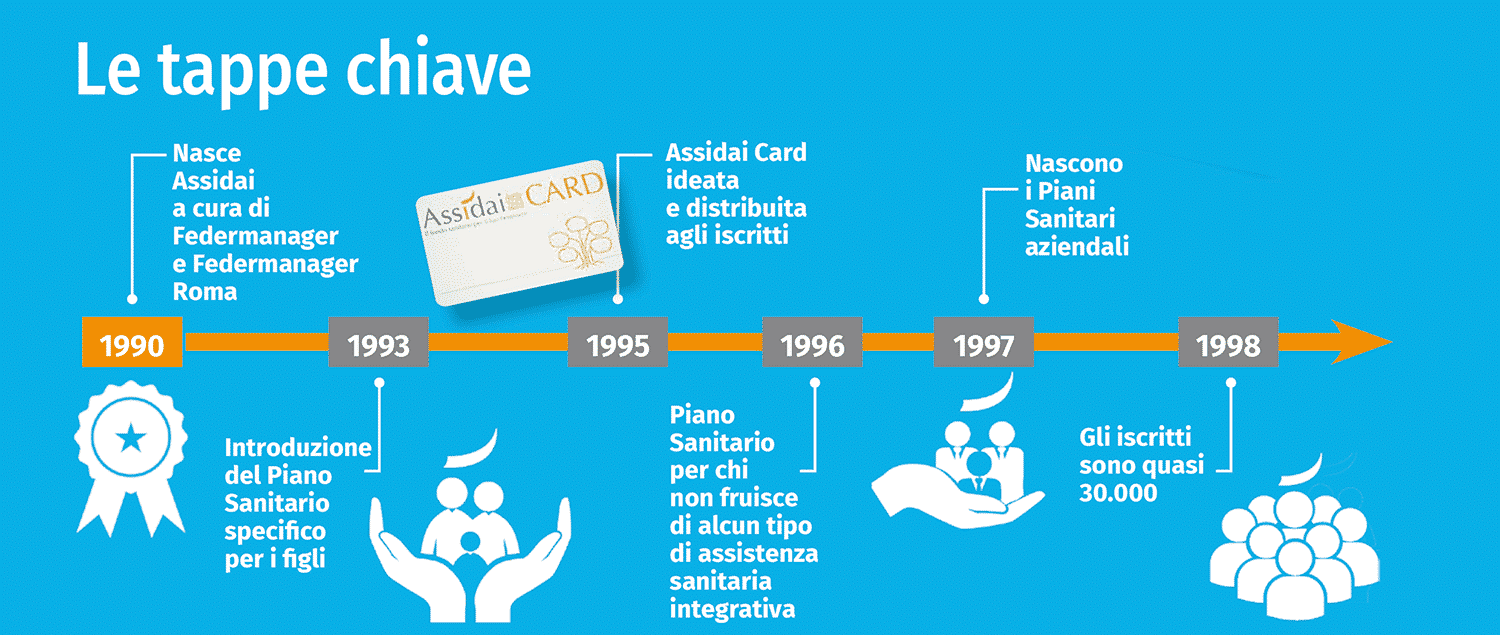 La storia di Assidai 2000-2009: la crescita
La storia di Assidai 2000-2009: la crescita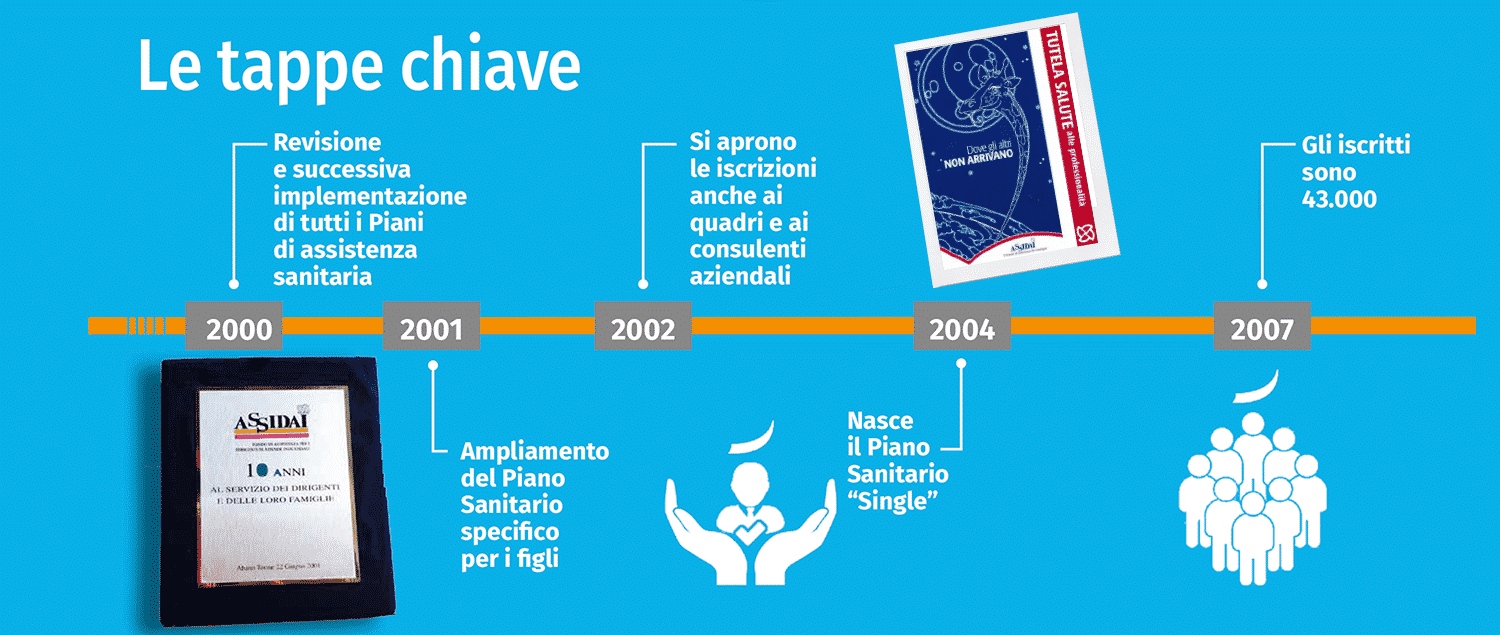 La storia di Assidai 2010-2020: il consolidamento
La storia di Assidai 2010-2020: il consolidamento














