La Giornata Nazionale per la Prevenzione del Melanoma, che si celebra il primo sabato di maggio (il 2 maggio, nel 2026) rappresenta un momento cruciale di sensibilizzazione verso una patologia in forte ascesa ma sempre più curabile.
Durante questa giornata nazionale, le istituzioni e le associazioni come SIDeMaST e AIOM sottolineano l’importanza della mappatura dei nei e del monitoraggio autonomo tramite la regola dell’ABCDE, ricordando che la pelle conserva memoria dei danni solari subiti fin dall’infanzia e che un semplice controllo dermatologico può fare la differenza tra una cura risolutiva e una gestione clinica complessa.
I dati aggiornati in Italia (Report 2025)
I dati ufficiali più recenti, contenuti nel rapporto “I numeri del cancro in Italia”, indicano una diffusione del melanoma in costante crescita, con una stima di 12.941 nuove diagnosi (7.069 negli uomini e 5.872 nelle donne). Attualmente, circa 221.000 italiani convivono con una diagnosi di melanoma (104.700 uomini e 116.300 donne), che rappresenta il terzo tumore più frequente tra la popolazione under 50.
Nonostante l’aumento dell’incidenza, i tassi di sopravvivenza sono estremamente incoraggianti, attestandosi all’88% negli uomini e al 91% nelle donne a cinque anni dalla diagnosi. Questo successo è dovuto alla combinazione tra una maggiore consapevolezza delle cittadine e dei cittadini, che permette diagnosi sempre più precoci, e l’efficacia delle nuove terapie.
Grazie ai progressi dell’immunoterapia e delle terapie a bersaglio molecolare, oggi il 50% delle pazienti e dei pazienti con melanoma metastatico riesce a sopravvivere oltre i 10 anni, un risultato impensabile fino a poco tempo fa.
Tuttavia, la prevenzione resta lo strumento più potente, considerando che il 42% dei casi potrebbe essere evitato con una corretta protezione solare e l’abbandono delle lampade abbronzanti. La diagnosi tempestiva rimane fondamentale: un melanoma individuato e rimosso nelle fasi iniziali porta a una guarigione completa in quasi il 100% dei casi.
Cos’è il melanoma?
Il melanoma è un tumore che colpisce la pelle, l’organo che riveste completamente il nostro corpo.
Tra tutti i tipi di tumori della pelle, è quello meno diffuso, ma anche il più pericoloso. Può infatti crescere velocemente e invadere anche i tessuti circostanti.
Le diverse tipologie di melanoma
Esistono quattro varianti principali di questa patologia.
- melanoma a diffusione superficiale: è la forma più comune e rappresenta circa il 70% di tutti i melanomi. In genere si sviluppa a partire da un neo preesistente. Si presenta come una lesione piatta o leggermente in rilievo che si diffonde lungo lo strato superiore della pelle per un periodo che può essere molto lungo prima di diffondersi più in profondità. Compare più frequentemente sul tronco negli uomini e sulle gambe nelle donne;
- lentigo maligna: è un melanoma tipico della terza età che si sviluppa su aree esposte cronicamente al sole come il viso, i padiglioni auricolari, le braccia. Rappresenta circa il 5% di tutti i casi di melanoma: richiede molti anni per svilupparsi e si presenta in genere come una lesione piatta e grande, di colore olivastro con varie sfumature di colore;
- melanoma nodulare: è la forma più aggressiva e rappresenta circa il 15 per cento di tutti i casi di melanoma. Compare prevalentemente sul tronco, sulla testa e sul collo e si presenta come un nodulo a forma di cupola, di colore blu scuro ma in alcuni casi può essere rosa o rosso. Si presenta rapidamente e fin da subito può invadere i tessuti in profondità;
- melanoma lentigginoso acrale: è l’unica forma di melanoma a non essere correlato con l’esposizione al sole. Si sviluppa sui palmi delle mani, sulle piante dei piedi o sotto le unghie. Si presenta come una ferita o un livido e per questo motivo spesso viene sottovalutato. In genere è di colore olivastro, marrone, o nero, con variazioni nel colore e bordi irregolari.
Come riconoscere un neo a rischio? La regola ABCDE
Passiamo ora a una domanda cruciale e anche una indicazione pratica, molto utile: “Come riconoscere un neo comune e benigno da uno che sta degenerando in melanoma?”.
Quando si svolge il cosiddetto auto-esame della propria pelle, una formula semplice ma efficace da ricordare nasce dalle prime cinque lettere dell’alfabeto ed è spiegata nell’immagine in pagina.
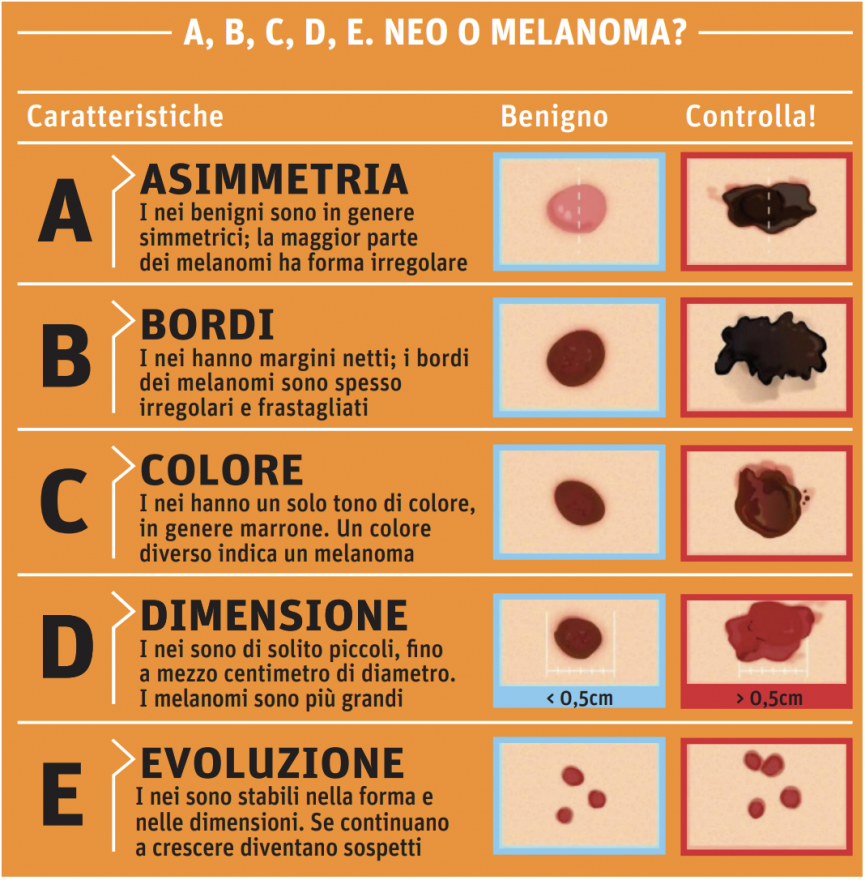
- A, Asimmetria: un neo benigno è generalmente tondeggiante, mentre un melanoma è più irregolare;
- B, Bordi: nel caso di una lesione tumorale possono essere irregolari e indistinti;
- C, Colore: caratterizzato dalla presenza di più sfumature diverse all’interno dello stesso neo;
- D, Dimensioni: nel passato venivano considerati a rischio i nei sopra i 6 millimetri di diametro, ma la diagnosi precoce ha reso frequente il riscontro di melanomi di dimensioni minori;
- E, Evoluzione: quando nell’arco di poche settimane o mesi si riscontrano cambiamenti nella forma, nel colore e nelle dimensioni del neo, oppure quando la lesione cutanea diviene rilevata (cioè sensibile al tatto) e palpabile, oppure, ancora, quando sanguina spontaneamente, allora è il momento di rivolgersi al dermatologo.
Cause e fattori di rischio
Il melanoma ha origine da una complessa combinazione di fattori genetici e ambientali che portano al danneggiamento del DNA all’interno dei melanociti, le cellule responsabili della pigmentazione cutanea.
La causa principale di queste mutazioni è l’esposizione incontrollata alle radiazioni ultraviolette, provenienti sia dalla luce solare che da fonti artificiali come i lettini abbronzanti. Il rischio è particolarmente elevato per chi ha subito scottature solari gravi e ripetute, specialmente durante l’infanzia o l’adolescenza, poiché il danno cellulare tende ad accumularsi nel tempo.
Oltre alle cause ambientali, la predisposizione individuale gioca un ruolo cruciale. Le persone con fototipo chiaro, caratterizzate da pelle che si scotta facilmente, capelli rossi o biondi e occhi chiari, sono biologicamente più vulnerabili agli effetti nocivi dei raggi UV. Allo stesso modo, la presenza di un numero elevato di nei o di nevi atipici aumenta la probabilità statistica di sviluppare la patologia.
Anche la componente ereditaria è significativa: avere familiari di primo grado che hanno sofferto di melanoma o presentare mutazioni genetiche specifiche aumenta sensibilmente il rischio.
Infine, giocano un ruolo importante anche le condizioni del sistema immunitario e la storia clinica personale, poiché chi ha già avuto un tumore della pelle è maggiormente esposto alla comparsa di nuove lesioni.
Il melanoma del cuoio capelluto: il grande pericolo
Una macchietta nera o più spesso di colore rosso o rosa nascosta tra i capelli non va sottovalutata. Nonostante testa e collo rappresentino solo il 9% della superficie del corpo, arrivano a ospitare infatti tra il 20% e il 30% dei casi di melanoma, un tumore della pelle molto aggressivo.
Se nelle persone con pochi capelli c’è una chance in più di individuarlo all’esordio, quando il melanoma è sul cuoio capelluto la prognosi è più spesso nefasta, proprio perché più difficile da individuare.
A tal proposito le statistiche parlano chiaro. Il melanoma deriva dai melanociti, le cellule del pigmento della pelle, e può diffondersi rapidamente (metastatizzare) attraverso i linfonodi o il flusso sanguigno se non viene rilevato in una fase precoce.
I melanomi del cuoio capelluto sono più letali di altri melanomi. The Skin Center Foundation sottolinea che questo tipo tipo di melanomi hanno un’incidenza molto più elevata di diffusione al cervello (12,7% entro cinque anni dalla diagnosi) rispetto a quelli in altre parti della testa e del collo (6,7%) o del tronco o degli arti (4,7%).
Il melanoma del cuoio capelluto colpisce sei volte più frequentemente gli uomini rispetto alle donne ed è più comune tra le persone anziane rispetto ai giovani. In media viene diagnosticato intorno ai 65 anni, ovvero circa un decennio più tardi rispetto alle pazienti e ai pazienti con melanoma localizzato sul tronco o sugli arti.
La visita dermatologica e la mappatura dei nei
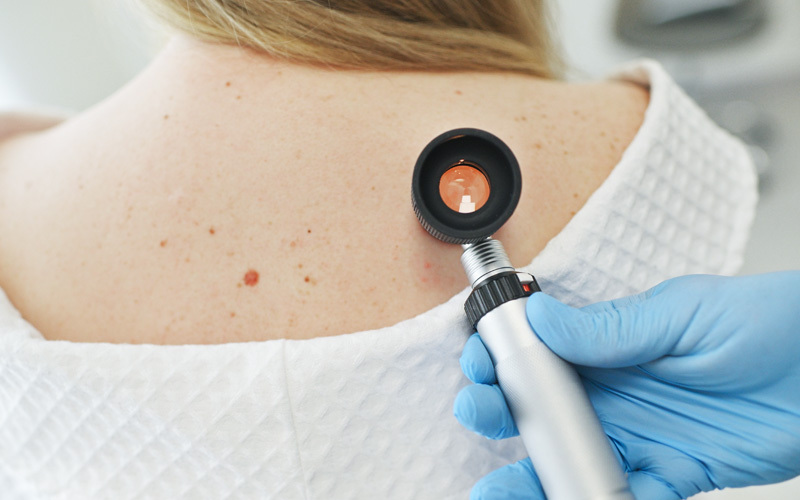
La visita dermatologica con mappatura dei nei è l’esame principale per la prevenzione del melanoma. Durante il controllo, lo specialista esegue un’ispezione visiva di tutta la superficie corporea, analizzando ogni singola macchia o neo.
Lo strumento chiave è il dermatoscopio, una lente a contatto illuminata che permette di vedere strutture cutanee non visibili a occhio nudo.
La mappatura vera e propria avviene spesso tramite la videodermatoscopia digitale: le immagini dei nei più rilevanti vengono acquisite e salvate a computer. Questo processo permette di confrontare nel tempo l’evoluzione di ogni lesione, individuando immediatamente minimi cambiamenti di forma, colore o dimensione che potrebbero indicare una trasformazione maligna.
Si tratta di un esame rapido, non invasivo e indolore, fondamentale per intervenire tempestivamente e garantire alte probabilità di guarigione.
Assidai e la prevenzione dermatologica
La visita dermatologica, come la prevenzione, è fondamentale. Per questo, oltre a un’importante attività di informazione e divulgazione sul tema, Assidai negli anni scorsi ha lanciato un’importante campagna sulla prevenzione del melanoma.
Le persone iscritte al Fondo di Assistenza Sanitaria Integrativa avevano così potuto usufruire – gratuitamente – del pacchetto Healthy Manager, che prevedeva una visita dermatologica e la mappatura dei nei, esami fondamentali in termini di prevenzione per evidenziare eventuali patologie o lesioni tumorali della pelle, cioè i cosiddetti melanomi.
Come spiegato, sono esami non invasivi e che non provocano alcun dolore, che suggeriamo di fare sempre, perché possono fare la differenza per scoprire in anticipo qualsiasi cambiamento sulla nostra pelle, un organo spesso sottovalutato ma di importanza cruciale per il nostro benessere, da proteggere e preservare con molta attenzione.
Prevenzione: come proteggere la pelle
Come proteggersi dai melanomi e come prevenirli nel modo giusto, evitandone l’insorgenza o scoprendoli con il giusto anticipo? In questo caso ci viene in soccorso la Fondazione Veronesi, che ha stilato cinque consigli d’oro:
- Non esporsi mai al sole senza una protezione adeguata al proprio tipo di pelle (fototipo). Non lesinare sull’utilizzo della crema solare: per proteggere adeguatamente tutto il corpo e il viso ne occorrono circa 35 grammi (valore riferito a una persona adulta di media corporatura)
- Applicare la fotoprotezione prima dell’effettiva esposizione al sole. Riapplicarla ogni 2 ore e dopo ogni bagno, o dopo una sudorazione abbondante
- Non esporsi al sole nelle ore centrali della giornata. I raggi solari raggiungono la pelle anche all’ombra, seppur con minore intensità. Non dimentichiamo la crema anche se siamo sotto l’ombrellone
- Evitare o ridurre al minimo l’abbronzatura artificiale. Per tutelare la salute della pelle dei più giovani, in Italia i lettini e le lampade abbronzanti sono vietati per legge ai minori di 18 anni
- Effettuare con regolarità una visita dermatologica. È importante tenere sotto controllo le macchie della pelle e i nei
Per approfondire, si invita a leggere anche l’articolo Protezione solare e prevenzione melanoma.
Un vaccino contro il melanoma?
C’è poi sempre l’ipotesi che, nei prossimi anni, si possa arrivare anche a un possibile vaccino contro il melanoma.
Qui le speranze sono riposte principalmente negli mRNA. Lo scorso ottobre, per la prima volta, un vaccino a mRNA “fisso”, più semplice ed economico da produrre rispetto ai vaccini personalizzati, si è dimostrato in grado di raddoppiare il tasso di risposta nei pazienti con melanoma avanzato e resistenti a più trattamenti standard, sia in combinazione con l’immunoterapia (cemiplimab) che da solo.
Ad annunciarlo è stato Paolo Ascierto, Professore ordinario di Oncologia all’Università Federico II di Napoli e Direttore dell’Unità di Oncologia Melanoma, Immunoterapia Oncologica e Terapie Innovative dell’Istituto Pascale di Napoli, in occasione del congresso annuale dell’European Society For Medical Oncology (ESMO).
Ascierto è stato anche intervistato, negli anni scorsi, da Assidai per la newsletter Welfare 24, realizzata in collaborazione con Il Sole 24 Ore.
“BNT111 è un vaccino terapeutico basato sulla tecnologia a RNA messaggero (mRNA), reso famoso dai vaccini sviluppati contro il Covid-19 – ha sottolineato Ascierto – Ma in questo caso, non si tratta di prevenire un virus, bensì di curare un tumore, il melanoma. Si tratta di un vaccino fisso, perché non è creato su misura per le mutazioni uniche di un singolo paziente. È standardizzato per colpire un set di quattro antigeni (proteine) che sono presenti nella maggior parte dei melanomi. Il vaccino fornisce alle cellule dei pazienti una sorta di ‘manuale di istruzioni’, sotto forma di mRNA, per insegnare al sistema immunitario a riconoscere e distruggere le cellule cancerose che esprimono quelle quattro specifiche proteine”.
Per l’intervista integrale, si invita a cliccare qui.
Il trattamento del melanoma
Il trattamento del melanoma dipende strettamente dallo stadio della malattia e dalle caratteristiche genetiche del tumore, ma il primo intervento fondamentale resta quasi sempre l’asportazione chirurgica.
Questa procedura consiste nel rimuovere la lesione insieme a un margine di tessuto sano per ridurre al minimo il rischio di recidiva locale.
Quando lo spessore del melanoma supera determinati parametri, i medici procedono generalmente con la biopsia del linfonodo sentinella, una tecnica che permette di individuare il primo linfonodo raggiunto dalle cellule tumorali per capire se il melanoma abbia iniziato a diffondersi.
Qualora la malattia sia in una fase più avanzata o presenti un alto rischio di ritorno, si ricorre a strategie farmacologiche innovative che hanno trasformato la prognosi di questa patologia. Una di queste è l’immunoterapia, che utilizza anticorpi per riattivare il sistema immunitario del paziente, rendendolo capace di riconoscere e distruggere le cellule cancerose in modo autonomo.
In alternativa, se i test molecolari evidenziano specifiche mutazioni genetiche come quella del gene BRAF, si possono impiegare le terapie mirate.
Questi farmaci agiscono colpendo selettivamente i meccanismi di crescita delle cellule mutate, offrendo risposte spesso molto rapide. In alcuni casi, queste terapie vengono somministrate anche dopo l’intervento chirurgico, in quella che viene definita terapia adiuvante, con l’obiettivo di eliminare eventuali micro-metastasi non visibili e aumentare le probabilità di guarigione definitiva.
Domande Frequenti (FAQ) sul Melanoma
Come si fa a riconoscere un melanoma?
Il metodo principale è l’auto-esame tramite la regola ABCDE: si cercano nei con Asimmetria, Bordi irregolari, Colore variegato, Diametro superiore a 6 mm ed Evoluzione. È importante anche il criterio del “brutto anatroccolo”: un neo che appare diverso da tutti gli altri.
Quali sono i primi sintomi di un melanoma?
Il segnale precoce più comune è il cambiamento nell’aspetto di un neo preesistente o la comparsa di una nuova macchia scura sulla pelle sana in età adulta. Altri sintomi includono l’aumento rapido delle dimensioni o la modifica della forma.
Un neo che prude è sempre un melanoma?
No, il prurito può essere causato da irritazioni o secchezza. Tuttavia, se il prurito è persistente e accompagnato da arrossamento, sanguinamento o crosticine, è fondamentale rivolgersi a un dermatologo.
Quanto è pericoloso il melanoma?
È il tumore della pelle più pericoloso per la sua capacità di metastatizzare rapidamente. Tuttavia, se individuato precocemente, le probabilità di guarigione sono vicine al 100%.
Dal melanoma si guarisce?
Sì, i tassi di sopravvivenza a 5 anni sono molto elevati (88-91%). Negli stadi iniziali l’asportazione è risolutiva, mentre per i casi avanzati l’immunoterapia ha rivoluzionato la prognosi.
Cosa fa venire il melanoma?
La causa principale è l’esposizione eccessiva ai raggi UV (sole o lampade), specialmente le scottature in età pediatrica. Influiscono anche genetica, familiarità e fototipo chiaro.
Che differenza c’è tra un neo e un melanoma?
Il neo è un accumulo benigno, regolare e stabile. Il melanoma è un tumore maligno che cresce in modo incontrollato, cambia aspetto rapidamente e può invadere altri tessuti.
Come viene diagnosticato un melanoma?
La diagnosi inizia con la dermatoscopia (mappatura dei nei). La conferma definitiva avviene solo tramite biopsia escissionale ed esame istologico della lesione asportata.
Cosa succede dopo aver tolto un melanoma?
Si valuta un eventuale “allargamento” chirurgico o la biopsia del linfonodo sentinella. Segue poi un programma di follow-up con controlli periodici per monitorare la salute della pelle.