Negli ultimi anni, in Italia, il welfare aziendale ha vissuto uno sviluppo importante. Grazie a diversi interventi legislativi da parte del Governo, quell’insieme di benefit e servizi forniti da un’azienda ai propri dipendenti (e talvolta anche ai loro familiari) come forma integrativa della normale retribuzione monetaria, è diventato ormai un punto fermo anche per il nostro Paese. Al riguardo, va precisato, ci sono diverse indagini che periodicamente scattano una fotografia dello stato dell’arte del settore, ma è ormai consolidato il fatto che il welfare aziendale sia diffuso in più di un’azienda su due.
Un punto di osservazione privilegiato del fenomeno, che ovviamente ha visto una fortissima accelerazione dal 2016 (quando il Governo, attraverso la Legge di Bilancio, ha inaugurato una serie di agevolazioni fiscali) è il report periodico del Ministero del Lavoro e delle Politiche Sociali sul deposito telematico dei contratti aziendali e territoriali che prevedono la detassazione dei premi o, in alternativa, l’erogazione di servizi di welfare aziendale. E anche questo documento conferma la significativa espansione del welfare stesso.
Il quadro normativo del welfare aziendale
Per inquadrare meglio la situazione è necessario fare il punto sull’attuale normativa. A seguito del Decreto Interministeriale del 25 marzo 2016, che disciplina l’erogazione dei premi di risultato, la partecipazione agli utili di impresa con tassazione agevolata e prevede misure di welfare aziendale, dal 29 aprile 2016 il deposito dei contratti aziendali e territoriali di secondo livello deve avvenire esclusivamente in modalità telematica, senza recarsi cioè presso gli Uffici Territoriali del Ministero del Lavoro e delle Politiche Sociali. L’obiettivo? Monitorare le prassi attuate dalle singole imprese o a livello locale, verificandone la conformità alle norme di legge. Il regolare deposito, infatti, sarà necessario per poter usufruire della detassazione poiché i contratti aziendali e territoriali rappresentano uno strumento fondamentale per favorire nelle aziende gli incrementi di produttività, redditività, qualità, efficienza e innovazione.
Altro caposaldo della normativa introdotta dalle Leggi di Stabilità 2016 e 2017 è stato il regime di tassazione zero per i dipendenti che scelgono di convertire i premi di risultato del settore privato di ammontare variabile in benefit compresi nell’universo del welfare aziendale stesso (con il perimetro di quest’ultimo che è stato via via esteso con ulteriori interventi legislativi allargandolo per esempio all’educazione, all’istruzione e alla copertura per la non autosufficienza – Long Term Care). In alternativa, come già previsto, i benefit saranno soggetti a un’imposta sostitutiva dell’IRPEF e delle addizionali regionali e comunali pari al 10 per cento.
I numeri: la crescita del welfare aziendale
Detto ciò, i numeri forniti dal Ministero del Lavoro danno uno spaccato interessante del fenomeno e dimostrano la diffusione sempre più significativa del welfare aziendale. Allo scorso 14 gennaio, infatti, 10.272 dichiarazioni di conformità si riferivano a contratti tuttora attivi: di queste 7.653 erano attinenti a contratti aziendali e 2.619 a contratti territoriali. Oltre la metà, inoltre, per l’esattezza 5.843 prevedevano misure di welfare aziendale, 7.901 si proponevano di raggiungere obiettivi di produttività, 6.075 di redditività, 4.705 di qualità e 1.222 contemplavano un piano di partecipazione. Ancora più significativa, tuttavia, è la scomposizione tra coloro che hanno scelto di vedersi corrispondere un premio di produttività (che già in passato prevedeva una tassazione agevolata del 10%) e chi invece ha scelto il welfare aziendale a tassazione zero. Ebbene, complessivamente hanno scelto la prima strada 1.719.346 lavoratori contro 1.673.307 che hanno optato per la seconda, di fatto percorribile solo da qualche anno. Il valore annuo medio del premio è stato di 1.293 euro per la prima categoria e di 1.342 euro per la seconda.
In generale, prendendo invece come riferimento tutti i 10.272 contratti tuttora attivi, la distribuzione geografica era per l’80% al Nord, per il 14% al centro e per il 6% al Sud. Inoltre, il 53% di essi era relativo ai servizi, il 46% all’industria e solo l’1% all’agricoltura. Infine, per quanto riguarda la dimensione aziendale, il 55% delle imprese aveva meno di 50 dipendenti, il 32% oltre 100 e il 13% tra 50 e 99.
Assidai e il welfare aziendale: un binomio vincente
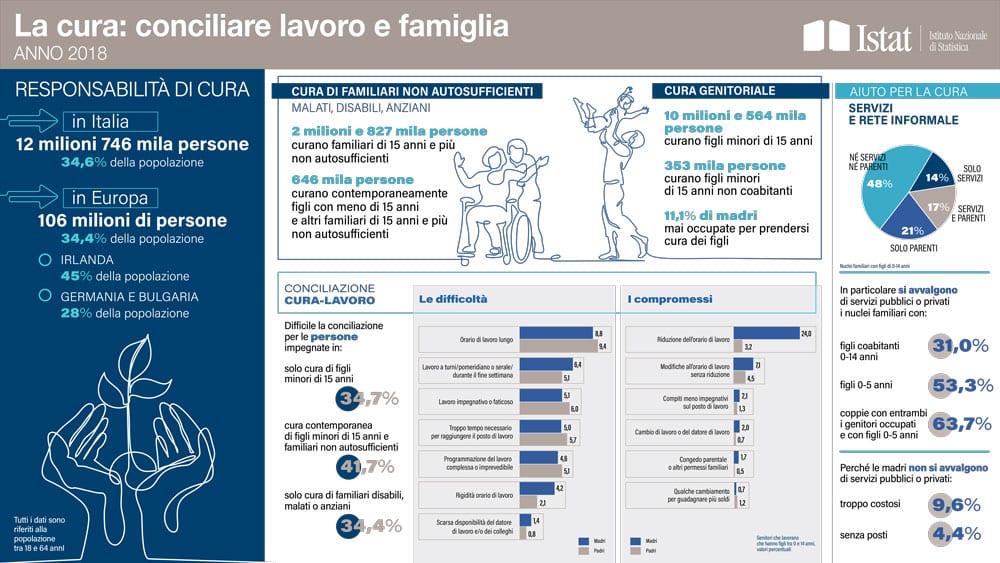
L’ultimo studio presentato dall’ISTAT evidenzia come all’interno delle aziende il benessere personale e un corretto bilanciamento tra vita lavorativa e vita privata rappresentano fattori positivi sia per i manager sia per i dipendenti in generale, perché accrescono il benessere organizzativo generale all’interno dell’azienda stessa e aumentano il livello di energia e motivazione dei singoli. E, di conseguenza, incrementano la produttività, aiutando anche ad affrontare i cambiamenti organizzativi necessari per tenere il passo della competitività. Dai dati emersi da numerose indagini di mercato sul tema del welfare aziendale, si evidenzia come l’assistenza sanitaria integrativa sia uno dei benefit maggiormente richiesti all’interno delle aziende.
In tale contesto, Assidai, Fondo di assistenza sanitaria integrativa, eroga i propri servizi in favore di manager, quadri e professionisti e delle loro famiglie mettendo loro a disposizione i migliori Piani Sanitari per le persone e utilizzando tecnologie avanzate per consentire l’accesso alla propria area riservata in assoluta sicurezza. Inoltre, il servizio di Customer Care Assidai è a completa disposizione degli iscritti dal lunedì al venerdì, dalle ore 8.00 alle ore 18.00, e risponde alle domande e richieste di supporto.
I Piani Sanitari Assidai riservati alle aziende sono diversi e i vantaggi sia per le aziende stesse che per i lavoratori sono numerosi. Inoltre, i decision maker delle aziende industriali possono valutare direttamente con Assidai la costruzione di Piani Sanitari ad hoc, personalizzabili proprio sulla base delle esigenze presentate al Fondo di assistenza sanitaria dalle aziende e dai lavoratori.
Conciliazione vita-lavoro e sgravi contributivi
Per il biennio 2017-2018, era stata avviata anche una sperimentazione per favorire la conciliazione dei tempi di vita e lavoro all’interno delle aziende: è lo sgravio contributivo previsto dall’articolo 25 del Decreto Legislativo n. 80/2015 e attuato secondo le modalità del Decreto Interministeriale del 12 settembre 2017.
L’agevolazione riguardava i contratti aziendali sottoscritti dal 1° gennaio 2017 al 31 agosto 2018 che promuovevano misure di conciliazione per i dipendenti, migliorative rispetto alle previsioni di legge o del CCNL di riferimento. In generale, le linee di intervento individuate dal Decreto erano tre: il sostegno alla genitorialità, la flessibilità organizzativa e l’erogazione di servizi di welfare aziendale a favore dei lavoratori.
I datori di lavoro che intendevano usufruire della decontribuzione dovevano inviare un’apposita istanza sul portale INPS e, preventivamente, effettuare il deposito telematico del contratto aziendale, anche qualora si trattasse del recepimento di un contratto territoriale di secondo livello.
Diamo anche in questo caso una breve scorsa ai numeri registrati. Allo scorso 14 gennaio erano state compilate 4.121 dichiarazioni di conformità, di cui 2.546 corrispondenti a depositi validi anche ai fini della detassazione e 1.575 solo a fini della decontribuzione. Inoltre, sono 1.706 le dichiarazioni che si riferiscono a contratti tuttora attivi.